Артроз коленного сустава, остеоартроз коленного сустава или гонартроз

механизмы возникновения; немного анатомии; проявления гонартроза; причины возникновения; повреждения мениска; диагностика; лечение; операции;
в группе артрозных поражений суставов лидирует по частоте возникновения заболевания. По тяжести течения занимает второе место после коксартроза. Гонартроз, встречается у каждого пятого человека на Земле. Особенно предрасположены к этому недугу люди в возрасте старше 40 лет, при этом частота заболеваемости среди женщин примерно в 2 раза выше, чем у мужчин. Страдают гонартрозом по статистике от 7 до 22% людей земного шара. 
– это страдание относится к группе дегенеративно-дистрофических заболевание коленного сустава. Коленный сустав человека находится под постоянной нагрузкой, удерживая вес тела человека и обеспечивая большой объем движений ноги. Основным фактором возникновения артроза считается механический. Из-за микротравматизации суставного хряща и осевого давления на него в нагрузке - нарушается структура хрящевой поверхности. Образуется что-то подобное "пролежню" на самой нагружаемой поверхности хряща. Хрящевая ткань неоднородна и напоминает губку с очень тонкими порами. Благодаря своему строению и химическому составу, хрящ обеспечивает прочность, упругость и эластичность сустава. При движении, под действием веса тела суставной хрящ коленного сустава сдавливается как губка, а неиспользованная тканевая жидкость выдавливается из него. При разгрузке давление в хряще падает и он, аналогично губке, освободившись от давления, расширяясь, всасывает в себя свежую, богатую питательными веществами синовиальную (суставную) жидкость.
Таким образом, при каждом шаге осуществляется питание хряща. Выражение «Движение– это жизнь» во всей своей полноте оправдано жизнедеятельностью гиалинового хряща. После нагрузки необходимо восстановление. За счет чего? В суставе нет сосудов. Питание хрящевой ткани осуществляется в большей степени за счет суставной жидкости (синовиальной), которую продуцирует суставная сумка. Все нужные для восстановления и регенерации вещества находятся в ней. Питание суставного хряща в меньшей степени происходит и благодаря сосудам субхондральной зоны эпифиза. И если сустав не успевает восстановиться до следующего момента перегрузки, возникает так называемый дистрофический процесс - нарушение питания. Если этот процесс повторяется все время дни, месяцы, годы, то возникает уже дегенеративный процесс в хрящевой ткани. Более глубокое нарушение трофики (питания) и начинается разрушение хрящевых клеток. В настоящее время установлено, что ухудшение питания хрящевой ткани заключается, в основном, в уменьшении содержания в ней хондроитинсульфата. Хондроитинсульфат является специфическим компонентом хряща и обеспечивает его упругость и плотность. Обнаруживается он только в хрящевой ткани.
Наступающие в последующем изменения в хряще ведут к снижению его устойчивости даже к обычной нагрузке. Потеря хрящом эластичности и нарушение конгруэнтности в суставе ведут к  дальнейшей макро- и микротравме субхондральной пластинки, которая на это реагирует усиленной продукцией костного вещества, проявляющаяся в виде остеосклероза. Избыток костного вещества в этой зоне при продолжающейся нагрузке на суставные поверхности вызывает его распространение в места наименьшего давления, выявляемое рентгенологически в виде остеофитов. Они приводят к механическому раздражению синовиальной оболочки, ее воспалению и появлению различных видов ограничения движений в больном суставе. Развивается реактивный безмикробный воспалительный процесс внутренней оболочки сустава (синовит).
дальнейшей макро- и микротравме субхондральной пластинки, которая на это реагирует усиленной продукцией костного вещества, проявляющаяся в виде остеосклероза. Избыток костного вещества в этой зоне при продолжающейся нагрузке на суставные поверхности вызывает его распространение в места наименьшего давления, выявляемое рентгенологически в виде остеофитов. Они приводят к механическому раздражению синовиальной оболочки, ее воспалению и появлению различных видов ограничения движений в больном суставе. Развивается реактивный безмикробный воспалительный процесс внутренней оболочки сустава (синовит).



Если все факты совместить, то становится очевидным, что наиболее уязвимым элементом сустава и первичным очагом поражения при гонартрозе (как и при артрозах другой локализации) - является суставной хрящ. В любой момент под влиянием неблагоприятного внешнего или внутреннего воздействия может произойти спазм или тромбоз сосудов субхондральной зоны кости и синовиальной оболочки сустава с последующим нарушением микроциркуляции и развитием голодания (гипоксии) хряща. Нарушение питания хряща ведет к его дегенерации и гибели клеточных элементов хряща. Это ведет к потере упругости и эластичности хряща и появлению в нем дефектов. Развитие дегенеративных изменений в синовиальной оболочке сопровождается снижением продукции синовиальной жидкости и ведет к так называемому, «сухому суставу». Наряду с этим, активные субстанции хряща и его частицы (детрит от разрушения) могут вызвать реактивный синовит (воспаление суставной сумки), что сопровождается выходом в сустав лизосомных ферментов. Последние в свою очередь вызывают лизисомальную (разрушающую, растворяющую) дегенерацию хрящевой ткани.
Для более хорошего понимания механизмов развития (патогенеза) этого заболевания следует вспомнить некоторые анатомические и морфологические знания о суставах.
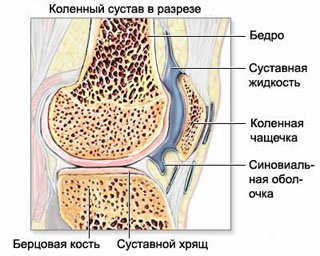
Немного анатомии: По современным представлениям, синовиальная оболочка, синовиальная жидкость и суставной хрящ составляют комплекс под названием «синовиальная среда сустава».

Вид сзади Вид спереди без надколенника
Одним из главных компонентов его является гиалиновый хрящ. Под ним расположена субхондральная пластинка с богатой сетью капилляров и нервных окончаний. Коленный сустав – второй по величине после тазобедренного сустава у человека.
Он образуется с помощью суставных поверхностей мыщелков бедренной кости и суставной поверхности большеберцовой кости. Малоберцовая кость в образовании коленного сустава не участвует. Суставные поверхности костей, образующих коленный сустав, покрыты тем самым гиалиновым хрящом. Между суставными концами этих костей имеются особые хрящевые образования – мениски, которые располагаются на мыщелках большеберцовых костей.
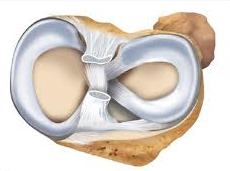
Из них наружный имеет форму буквы О, а внутренний – буквы С. Спереди коленный сустав прикрыт связкой надколенника. Сзади и с боков сустав защищен связками, сухожилиями. Снаружи кости, участвующие в формировании сустава, окружены суставной капсулой. Полость коленного сустава увеличивается за счет того, что синовиальная оболочка сустава, продуцирующая синовиальную жидкость, образует ряд выпячиваний – так называемых заворотов. к содержанию
 Патологические изменения при гонартрозе не проходят незаметно для пациента. Болезнь развивается постепенно. Периодически появляющиеся боли в суставе характеризуются небольшой интенсивностью особенно после сна и длительного сидения – «стартовые боли». Уже на II-ой стадии заболевания человек начинает испытывать боль более частую и дискомфорт в суставе. Болевой синдром несколько меняется: кроме «стартовых болей» пациентов беспокоят боли после длительного пребывания на ногах, длительной ходьбы. Эти боли успокаиваются или исчезают полностью после длительного ночного отдыха. В этот период течения болезни пациенты отмечают постепенное нарастающее ограничение движений в суставе, заметную гипотрофию мышц, т.к. при ходьбе больной щадит больную ногу из-за болевого синдрома. Неприятные ощущения усиливаются при ходьбе (при спуске по лестнице), возрастает утренняя скованность в суставе, больному трудно полностью разогнуть ногу. Боли в суставах особенно беспокоят пациента в конце дня и мешают уснуть ночью. Одна из жалоб людей, страдающих остеоартрозом - хруст и "скрип" в колене. Часто боли усиливаются в ответ на изменение метеоусловий - суставы плохо "реагируют" на холодную и влажную погоду. При прощупывании коленный сустав болезненный, боль усиливается при попытке смещения надколенника. У всех пациентов, страдающих гонартрозом, в III-ей стадии заболевания развивается характерное искривление ног (Х-образное или О-образное). Деформированные коленные суставы опухают и выпячиваются. III-я стадия характеризуется постоянными болями в суставе, иногда они становятся острыми, нередко возникает блокада сустава: нога «застывает» в каком-то положении и активное сгибание или разгибание голени невозможно. Выявляется умеренная сгибательная контрактура, щадящая хромота, гипотрофия мышц бедра и голени. Появляются признаки синовита: выпот в суставе, ухудшение общего состояния, ограничение движений, повышение температуры тела, ускоренная СОЭ. Постепенно ограничивается функция ходьбы. Расстояние, которое может пройти больной сокращается. Пациент вынужден опираться на трость. В поздней стадии развития заболевания в результате сокращения и укорочения мышц образуются контрактуры, при которых голень согнута в коленном суставе, в зависимости от большего или меньшего поражения внутренней или наружной части сустава, голень может быть подвернута кнутри или кнаружи, и придать нормальное положение ноге пациент не может. В конечном итоге движения в коленном суставе резко ограничиваются или утрачиваются совсем. III-й стадии достигает только 15-17% всех болеющих, у половины из них процесс задерживается на 2-й ст. развития.
Патологические изменения при гонартрозе не проходят незаметно для пациента. Болезнь развивается постепенно. Периодически появляющиеся боли в суставе характеризуются небольшой интенсивностью особенно после сна и длительного сидения – «стартовые боли». Уже на II-ой стадии заболевания человек начинает испытывать боль более частую и дискомфорт в суставе. Болевой синдром несколько меняется: кроме «стартовых болей» пациентов беспокоят боли после длительного пребывания на ногах, длительной ходьбы. Эти боли успокаиваются или исчезают полностью после длительного ночного отдыха. В этот период течения болезни пациенты отмечают постепенное нарастающее ограничение движений в суставе, заметную гипотрофию мышц, т.к. при ходьбе больной щадит больную ногу из-за болевого синдрома. Неприятные ощущения усиливаются при ходьбе (при спуске по лестнице), возрастает утренняя скованность в суставе, больному трудно полностью разогнуть ногу. Боли в суставах особенно беспокоят пациента в конце дня и мешают уснуть ночью. Одна из жалоб людей, страдающих остеоартрозом - хруст и "скрип" в колене. Часто боли усиливаются в ответ на изменение метеоусловий - суставы плохо "реагируют" на холодную и влажную погоду. При прощупывании коленный сустав болезненный, боль усиливается при попытке смещения надколенника. У всех пациентов, страдающих гонартрозом, в III-ей стадии заболевания развивается характерное искривление ног (Х-образное или О-образное). Деформированные коленные суставы опухают и выпячиваются. III-я стадия характеризуется постоянными болями в суставе, иногда они становятся острыми, нередко возникает блокада сустава: нога «застывает» в каком-то положении и активное сгибание или разгибание голени невозможно. Выявляется умеренная сгибательная контрактура, щадящая хромота, гипотрофия мышц бедра и голени. Появляются признаки синовита: выпот в суставе, ухудшение общего состояния, ограничение движений, повышение температуры тела, ускоренная СОЭ. Постепенно ограничивается функция ходьбы. Расстояние, которое может пройти больной сокращается. Пациент вынужден опираться на трость. В поздней стадии развития заболевания в результате сокращения и укорочения мышц образуются контрактуры, при которых голень согнута в коленном суставе, в зависимости от большего или меньшего поражения внутренней или наружной части сустава, голень может быть подвернута кнутри или кнаружи, и придать нормальное положение ноге пациент не может. В конечном итоге движения в коленном суставе резко ограничиваются или утрачиваются совсем. III-й стадии достигает только 15-17% всех болеющих, у половины из них процесс задерживается на 2-й ст. развития.
Все заболевания коленного сустава и околосуставных тканей делятся на две большие группы — воспалительные и обменные (не считая травмы коленного сустава).Гонартроз может быть первичным, то есть возникающим изначально, и вторичным, возникающим на фоне каких-либо других заболеваний коленного сустава.
Происхождение первичного остеоартроза коленного сустава до конца не понятно. Считается, что к этому заболеванию могут привести обменные нарушения в организме, в частности, в хрящевой ткани. В основе обменных заболеваний коленного сустава при артрозе (остеоартрозе, гонартрозе) лежат самые различные нарушения обмена веществ. В результате подобных сдвигов изменяются биохимические реакции, происходящие в тканях коленного сустава. В итоге хрящевая ткань коленного сустава дегенерирует, местами разрушается, в ней откладываются различные соли. Все это изменяет поверхность воспалённого коленного сустава и структуру его хряща. В полости воспалённого коленного сустава при артрозе (остеоартрозе, гонартрозе) может скапливаться выпот. Сопутствовать этому процессу может появление кисты Беккера.
В основе воспалительных процессов в коленном суставе лежит аутоиммунная реакция, развивающаяся в суставе и тканях, окружающих сустав. Это значит, что иммунитет, призванный охранять наш организм от инфекций, опухолей и некоторых других заболеваний, ведет себя неадекватно — он «атакует» наш собственный коленный сустав (слово «аутоиммунный» можно расшифровать как иммунитет, направленный против себя).
Рефлексотерапия и восточная медицина связывает дегенеративные процессы в суставах и позвоночнике со "слабостью энергии" почек. По восточным воззрениям почки - "мать" костно-суставной системы и различные проблемы в этом энергетическом ложе обязательно будут отражаться на состоянии костей и суставов.
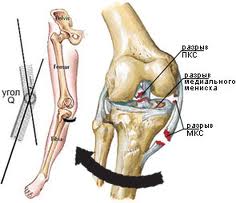
При вторичном артрозе дегенеративный процесс развивается уже в травмированном хряще. Причем, уже в начальной стадии процесса нередко биомеханические факторы в виде нарушения центрации, конгруентности суставных поверхностей и нестабильности сустава играют главенствующую роль. К вторичным артрозам коленного сустава приводит и болезнь Кенига. Развитие артроза после травм идет через воспаление, через артрит и синовит. В этих случаях для формирования артроза необходимо всего 4-5 месяцев. Вторичный гонартроз возникает под воздействием нескольких причин, таких как: воспаление (имеющее инфекционную или аутоиммунную природу), травма и дисплазия. Наиболее часто к гонартрозу приводят именно травматические повреждения коленного мениска - менископатии. к содержанию
Различают следующие виды повреждений менисков:
- Отрыв мениска от места прикрепления в области переднего или заднего рога.
- Различные комбинации этих повреждений.
- Чрезмерная подвижность менисков (вследствие разрыва межменисковых связок или его дегенерации).
- Хроническая травматизация мениска.
В зависимости от характера повреждения мениска они бывают:
- Полные
- Неполные
- Продольные
- Поперечные
- Раздробленные
Повреждения латерального и медиального менисков имеют много общих черт. В то же время, для медиального мениска более характерными оказываются продольные и лоскутные разрывы, а для латерального - горизонтальные и поперечные разрывы.
Причины развития гонартроза разнообразны и порой требуют тщательной дифференцировки. Однако наиболее частыми являются:
- внутрисуставные переломы костей, образующих коленный сустав;
- артрозы, вызванные болезнью Педжета;
- доброкачественные и злокачественные костные опухоли;
- анкилозные спондилиты и ревматоидные артриты. к содержанию
 Диагностика артроза (остеоартроза, гонартроза) коленного сустава
Диагностика артроза (остеоартроза, гонартроза) коленного сустава
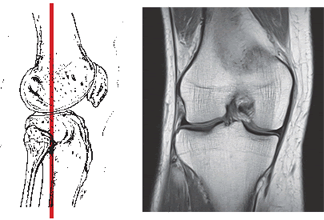
Магнитно-резонансная томография (МРТ) коленного сустава — один из самых перспективных и быстро совершенствующихся методов современной диагностики. При проведении магнитно-резонансной томографии (МРТ) коленного сустава врач получает возможность не только исследовать структурные и патологические изменения, но и оценить физико-химические, патофизиологические процессы всего коленного сустава в целом или его отдельных структур.
Магнитно-резонансная томография (МРТ) коленного сустава позволяет получить серию тонких срезов, построить трехмерную реконструкцию исследуемой области, выделить сосудистую сеть и даже отдельные нервные стволы и сосуды, проходящие в проекции коленного сустава.
Такая реконструкция при проведении магнитно-резонансной томографии (МРТ) коленного сустава оказывает неоценимую помощь хирургу при планировании операции на коленном суставе и для последующего послеоперационного контроля состояния пациента.
Ранняя постановка диагноза при помощи магнитно-резонансной томографии (МРТ) коленного сустава, например, как при травме связок коленного сустава или разрыве мениска, которые возникают при подвертывании голени кнутри или кнаружи, чаще в зимнее время на скользком льду, обледенелых площадках и ступенях и могут возникать при прыжках с небольшой высоты, позволяет своевременно начать лечение заболевания.
Рентгенография коленного сустава диагностирует переломы, вдавления и трещины, сужение суставной щели, субхондральный остеосклероз, остеофиты характерные для II– III стадии болезни. Кистозная перестройка в эпифизах суставных поверхностей выражена не всегда, даже при тяжелых клинических формах данной локализации. Эта диагностическая процедура проводится в прямой и боковой проекции, а так же в различных специфических укладках.
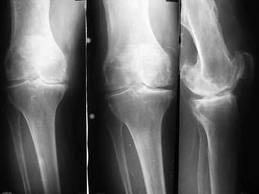
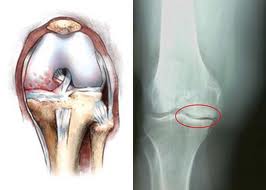
В зависимости от преимущественной локализации дегенеративно-дистрофического процесса выделяют 4 формы гонартроза:
1. с преимущественным поражением внутреннего отдела коленного сустава (ведущий симптомокомплекс – варусная деформация нижней конечности с вершиной в области коленного сустава;
2. с преимущественным поражением наружного отдела (вальгусная деформация);
3. деформирующий артроз пателло-феморального сочленения;
4. гонартроз с поражением всех отделов сустава.
Без лечения гонартроз приводит к инвалидности и потере двигательной активности.
Кратко:
Не отличается от лечения остеоартрозов другого расположения. Рекомендуется ограничить физическую нагрузку на сустав, но при этом обязательны занятия лечебной физкультурой, так как движения, выполняемые в суставе, позволяют сохранить его подвижность и улучшить питание элементов сустава. Если поражен один коленный сустав, лечебная физкультура все равно назначается для обоих суставов. Пациентам рекомендуется самомассаж области коленного сустава, мышц бедра и голени. Это тоже позволяет улучшить кровоснабжение сустава, поддерживать мышцы ноги в хорошем состоянии. Для снятия болевого синдрома назначаются нестероидные противовоспалительные препараты, аналгетики. Используются различные раздражающие и анальгезирующие мази. Улучшить кровоснабжение помогают сосудорегулирующие препараты, венотоники. В течение длительного времени назначаются препараты, улучшающие состояние суставного хряща – хондропротекторы. При не эффективности консервативных методов и прогрессировании процесса проводят оперативное лечение и коррекцию внутрисуставных нарушений.
Подробно:
Цель консервативного лечения – снятие болевого синдрома, воспаления, отечности в суставе, восстановление подвижности, кровообращения в тканях больного сустава. Терапия должна быть комплексной и включать не только медикаментозное лечение, но и физиотерапевтическое, санаторно-курортное. Ниже описанное консервативное лечение должно быть комплексным и соответствовать стадии развития болезни.
Средства микроциркулярного воздействия применяются для восстановления системы микроциркуляции. С этой целью применяют различные средства, не одинаковых по механизму действия: ангиотрофин, андекалин, депокалликреин, дильминал, инкрепан. Они назначаются в первой стадии заболевания у больных без явлений синовитиа в течении 3-х недель. При развитии воспаления в тканях сустава лучше использовать средства, инактивирующие кининовую (ферменты воспаления) систему - контрикал, залол, трасилол и др.
К средствам микроциркуляторного воздействия относятся АТФ, никотиновая кислота, никошпан, троксевазин, продектин, трентал, доксиум, фосфоден, эсфлазин L-лизин, актовегин. Для улучшения усвоения кислорода тканями сустава применяют витамины группы В. Нормализует метаболические процессы в тканях солкосерил, особенно при тяжелых поражениях. Косвенно улучшают микроциркуляцию гепарин и антикоагулянты непрямого действия.
Обезболивающая и противовоспалительная терапия. Наиболее распространенным препаратом этой группы является аспирин. Он обладает противовоспалительным, обезболивающим эффектом, улучшает микроциркуляцию. С этой же целью применяют анальгин, бутадион. Фепразон является наиболее перспективным препаратом этой группы, т.к. почти не оказывает воздействия на желудочно-кишечный тракт и может назначаться даже при язвенной болезни желудка. В ряду с ним стоит кетанов. Весьма эффективны нестероидные противовоспалительные препараты: индометацин, напроксен, вольтарен, диклофенак.
Базисные антиартрозные препараты способны улучшать обмен дистрофически измененных суставных хрящей. К ним относят: румалон, мукартрин, артепарон, хлорохин и др. Последний способен усиливать регенерацию хрящевой ткани после травм и дистрофических процессов. Главное влияние базисных препаратов заключается в том, что они связывают ферменты, ответственные за повреждение хряща при артрозе.
Десенсибилизирующие (противоаллергические) препараты назначаются во всех стадиях артроза.
Внутрисоставное введение лекарственных препаратов получило широкое распространение. Чаще всего вводят гармональные препараты (гидрокортизон, дексаметазон, дипроспан и др.), которые уменьшают выход лизосомальных ферментов и альтерацию тканей, оказывая противовоспалительное, десенсибилизирующее, противоотечное действие, но могут усугублять дегенерацию хряща. Поэтому их предпочитают вводить при тяжелых формах развития болезни.
Гальванизация с введением литических ферментов ("Карипаин-плюс") - применяется более 15 лет. На Украине получила более широкое применение в последние годы. Сочетание двух действующих факторов: гальванического тока и действия ферментов, растворяющих нежизнеспособную артрозную ткань и фрагменты хрящевой ткани - дает выраженный лечебный эффект у многих больных.
Воздействие на симпатическую нервную систему достигается блокадами нервных стволов, узлов и сплетений, которые направлены на устранение болей и снятие мышечного спазма с последующим увеличением амплитуды движений в суставах.
Физиотерапевтические методы лечения направлены на стимулирование обменных и трофичесих процессов, восстановление микроциркуляции, активизации процессов восстановления и уменьшение дистрофических процессов. При назначении ФТЛ учитывается стадия заболевания.
В начальных стадиях артроза без явлений синовита назначают для стимуляции обменных процессов индуктотермию, ДМВ, СМВ, СМТ, ультразвуковую терапию, радоновые, хлоридно-натриевые, скипидарные ванны, грязелечение. При этом следует учитывать, что у больных с обострением синовита тепловые процедуры могут усиливать болевой синдром. В этих случаях назначают фонофорез или электрофорез анальгина, апифора, гидрокортизона, салицилата натрия, папаверина. Для стимуляции обменных процессов в хряще назначают электрофорез цинка, лития, серы.
Аналгезирующим эффектом обладают УФ-облучение, синусоидальные, диадинамические токи, ультразвук.
Местно применяют компрессы с медицинской желчью, камфорным спиртом, повязки с вазелином, троксевазином.
ЛФК и массаж стимулируют кровообращение, тканевой обмен и способствуют улучшению функции сустава. При обострении синовита ЛФК и массаж не показаны.
Санаторно-курортное лечение начинают проводить у больных I-II ст. без синовита в период ремиссии. Используют грязевые курорты, с хлоридно-натриевыми, радоновыми водами. к содержанию
При неэффективности консервативных методов терапии прибегают к оперативному лечению. При относительно сохранной функции сустава и отсутствии контрактур возможно малое оперативное вмешательство: артроскопия, при помощи эндоскопической техники. 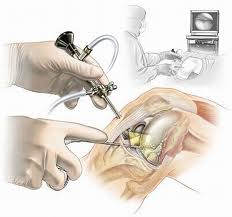
Какие операции колена осуществимы артроскопией?
- операция мениска
- пластическая операция передней поперечной связки
- вмешательство на хряще (заглаживание, пересадка тканей, и т. д.)
- удаление «суставных мышей»
- синовэктомия ревматоидного или воспалительного артрита
Через маленькие надрезы вводятся камераи инструменты, которыми манипулируют в суставной полости. На протяжении всего вмешательства обеспечивается циркуляция физиологической жидкости для того, чтобы гарантировать оптимальное качество изображения на видеоэкране.
Вот такие изображения можно наблюдать во время артроскопии колена :

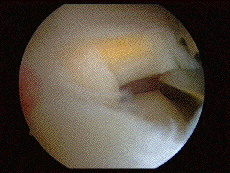
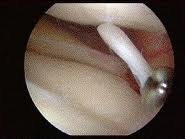

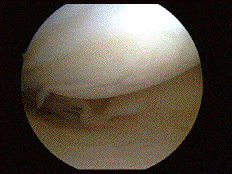
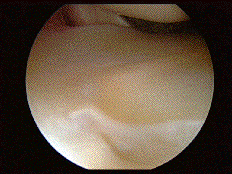
Сустав промывают, извлекают разрушенные фрагменты хряща, менисков, удаляют остеофиты. Эта операция паллиативная, но она при малой травматичности позволяет улучшить функцию сустава на 2-3 года. Если обнаруживается преимущественное поражение внутренней или наружной части сустава, при небольших искривлениях голени, возможно выполнение операции под названием корригирующая вальгизирующая подмыщелковая остеотомия большеберцовой кости при поражении внутреннего отдела коленного сустава.
 При поражении внешнего отдела сустава выполняется варизирующая надмыщелковая остеотомия бедренной кости. Выполнение этого оперативного вмешательства позволяет достигнуть равномерности нагрузки на суставные поверхности. При удачно выполненной операции хорошие результаты достигаются у 85% пациентов и функция коленного сустава сохраняется до 10 лет. Но основным методом лечения далеко зашедшего гонартроза, который позволяет восстановить движения в суставе, вернуть пациенту возможность двигаться и трудиться является эндопротезирование коленного сустава.
При поражении внешнего отдела сустава выполняется варизирующая надмыщелковая остеотомия бедренной кости. Выполнение этого оперативного вмешательства позволяет достигнуть равномерности нагрузки на суставные поверхности. При удачно выполненной операции хорошие результаты достигаются у 85% пациентов и функция коленного сустава сохраняется до 10 лет. Но основным методом лечения далеко зашедшего гонартроза, который позволяет восстановить движения в суставе, вернуть пациенту возможность двигаться и трудиться является эндопротезирование коленного сустава.
При деформирующих артрозах коленных суставов прибегают чаще к корригирующим остеотомиям с целью создания правильной нагрузки на суставные поверхности.
В крайних случаях проводят артродез. Эндопротезирование сустава в нашей стране пока еще не получило должного распространения.
Доверяйте здоровье профессионалам!
Центр вертебрологии доктора Владимирова
Сайт наполняется информацией постоянно.



