Плоскостопие
 Стопа человека выполняет функции опоры и ходьбы. Она испытывает значительные статические нагрузки, удерживая вес человека и не давая ему упасть во время ходьбы. Стопа выполняет функцию амортизации и подъемного механизма. В составе стопы 26 костей. Она менее подвижна, чем кисть человека, но кости ее более прочные и плоские. Кости стопы соединяются между собой прочными связками. Для того, чтобы стопа могла выполнять все эти функции в ее строении присутствуют своды.
Стопа человека выполняет функции опоры и ходьбы. Она испытывает значительные статические нагрузки, удерживая вес человека и не давая ему упасть во время ходьбы. Стопа выполняет функцию амортизации и подъемного механизма. В составе стопы 26 костей. Она менее подвижна, чем кисть человека, но кости ее более прочные и плоские. Кости стопы соединяются между собой прочными связками. Для того, чтобы стопа могла выполнять все эти функции в ее строении присутствуют своды.
Стопа опирается на пяточный бугор и головки плюсневых костей. Между ними находится продольный свод. Поперечный свод располагается под головками плюсневых костей, которые расположены в виде арки. Функция этих сводов амортизирующая. Своды способны изменять и возвращать свою форму, т.е. пружинить, что способствует гашению толчков и вибрации при движении.
В стопе есть поперечный и продольный своды. Продольный свод выражен в большей степени. Его внутренняя часть образована таранной, ладьевидной, тремя клиновидными и тремя плюсневыми костями. Она выполняет функцию амортизации. Наружный свод предназначен в основном для опоры и состоит из пяточной, кубовидной и двух костей плюсны.
Поперечный свод находится в передней части стопы и образован из головок костей плюсны. Уменьшение высоты сводов, вследствие деформации стопы называется плоскостопием. При этом задний отдел стопы поворачивается кнутри, а передний отдел распластывается. Все это сопровождается изменением взаимного расположения костей, нарушением их нормального кровоснабжения и питания.
Плоскостопие встречается часто, особенно у людей, которые постоянно выполняют физическую нагрузку с участием ног. Считается, что плоскостопием страдают более 45% взрослых людей.
 Плоскостопие бывает врожденным (врожденная плоская стопа), что встречается достаточно редко, не более 2% от всех случаев, и приобретенным.
Плоскостопие бывает врожденным (врожденная плоская стопа), что встречается достаточно редко, не более 2% от всех случаев, и приобретенным.
Приобретенное плоскостопие подразделяют на:
паралитическое
рахитическое
травматическое
статическое.
Паралитическое плоскостопие (паралитическая плоская стопа) возникает после перенесенного полиомиелита. Причиной развития плоскостопия в этом случае является паралич мышц как стопы, так и большеберцовых мышц. Степень выраженности плоскостопия зависит от выраженности паралича.
Рахитическое плоскостопие развивается после перенесенного рахита. Рахит нарушает нормальное формирование костей стопы. Кости становятся менее прочными и под воздействием нагрузки, при ослаблении мышц и связок, стопа деформируется и образуется плоскостопие.
Травматическое плоскостопие возникает после переломов костей стопы (пяточной, костей предплюсны и плюсны), а также после переломов лодыжек.
Статическое плоскостопие встречается чаще всего. Более 80% от всех случаев плоскостопия объясняется слабостью мышц и связок стопы и голени. К факторам способствующим развитию статического плоскостопия относят повышенную массу тела, наследственные факторы (слабость связочного аппарата, нарушение тонуса и силы мышц), ношение обуви на высоком каблуке, неудобной или тесной обуви, статическую перегрузку стоп.
В поддержании пружинящих свойств сводов большую роль играет мышечно-связочный аппарат. При переутомлении, длительном пребывании в вертикальном положении тела, снижении тонуса мышц стопы риск развития плоскостопия увеличивается. Внутренний свод стопы поддерживают передняя и задняя большеберцовые мышцы, мышцы сгибающие стопу и мышца длинный разгибатель большого пальца.
При снижении их функции, внутренний свод стопы опускается. Связки стопы поначалу удерживают свод, затем растягиваются, происходит смещение со своего обычного места ладьевидной кости, пяточная кость поворачивается кнутри. Капсула сустава растягивается снаружи и сморщивается на внутренней поверхности. У детей плоскостопие выявляют начиная с четырех лет, поскольку своды стопы полностью формируются только к этому возрасту.
Профилактика плоскостопия необходима уже в детском саду. Для этого существуют комплексы упражнений. Рекомендуется также обувь с небольшим каблуком, твердой подошвой, хорошо фиксированная на ноге. Если же плоскостопие возникло, назначается лечебная физкультура, физиотерапия, ношение специальной отропедической обуви, изготовленной индивидуально. Иногда прибегают к наложению гипсовой повязки с формированием правильного свода, с последующим ношением ортопедической обуви. При дальнейшем прогрессировании плоскостопия ребенку может потребоваться пластическая операция на стопе. Оперативное вмешательство можно выполнять не ранее, чем в десятилетнем возрасте.
 Очень простой тест на плоскостопие можно пройти в домашних условиях. Смажьте подошву жирным кремом и встаньте на лист бумаги. У вас получится отпечаток стопы, по которому можно судить о ее состоянии. Если по внутреннему краю отпечатка не получилось - там должна быть выемка, занимающая больше половины стопы, - или эта выемка недостаточно широкая, то у вас, увы, плоскостопие.
Очень простой тест на плоскостопие можно пройти в домашних условиях. Смажьте подошву жирным кремом и встаньте на лист бумаги. У вас получится отпечаток стопы, по которому можно судить о ее состоянии. Если по внутреннему краю отпечатка не получилось - там должна быть выемка, занимающая больше половины стопы, - или эта выемка недостаточно широкая, то у вас, увы, плоскостопие.
Существуют и более эффективные методы - это 3 D-сканирование и рентгенография. Последний метод хорош тем, что позволяет четко определить степень плоскостопия вплоть до градусов.
Почему возникает плоскостопие?
Причиной плоскостопия может стать лишний вес, стоячая работа, неудобная обувь (и обувь на высоких каблуках не является исключением). Плоскостопию способствуют изменения в организме во время переходного возраста, беременности или старении. У людей "сидячих" профессий плоскостопие может развиться из-за недостатка нормальной физической нагрузки. Причина плоскостопия кроется и в различных врожденных патологиях (например, детский церебральный паралич), и в таких заболеваниях нервной системы, как инсульт головного мозга, грыжа межпозвонковых дисков, рассеянный склероз.
Какие виды плоскостопия бывают?
 Плоскостопие бывает врожденным и приобретенным в течение жизни. Врожденное плоскостопие можно выявить у ребенка в 5-6 лет. Очень важна своевременная диагностика плоскостопия, поскольку только в юном возрасте возможно полное исцеление от этой болезни.
Плоскостопие бывает врожденным и приобретенным в течение жизни. Врожденное плоскостопие можно выявить у ребенка в 5-6 лет. Очень важна своевременная диагностика плоскостопия, поскольку только в юном возрасте возможно полное исцеление от этой болезни.
Различают продольное и поперечное плоскостопие. Поперечное плоскостопие опять же чаще встречается у женщин и со временем вызывает деформацию стопы под названием Hallux Valgus, более известную как "косточка" на большом пальце.
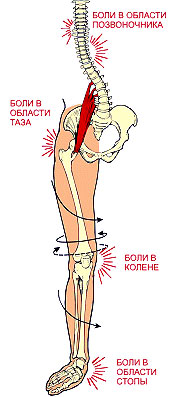
По тяжести деформации плоскостопие делится на три степени. Заметить плоскостопие 1 степени для человека затруднительно: немного больше устают к вечеру ноги, иногда отекают лодыжки. Но небольшой недуг прогрессирует и постепенно переходит в плоскостопие 2 степени: боли в стопах становятся постоянными, сильными и поднимаются уже до колена. Плоскостопие 3 степени - самый сложный случай: боль в стопах, голенях, коленях, частые отеки лодыжек, занятия спортом да и просто ходьба вызывают ужасные мучения. Значительно снижается трудоспособность. Головные и поясничные боли отравляют жизнь. Как ни странно, но многие люди только на этом этапе болезни обращаются за помощью к специалисту.
Чем опасно плоскостопие?
Плоскостопие быстро прогрессирует и может вести за собой сколиоз, остеохондроз, радикулит, артрит, артроз, варикозное расширение вен и другие заболевания. Плоскостопие ускоряет износ всего опорно-двигательного аппарата! Именно поэтому при первых признаках плоскостопия необходимо срочно обратиться к врачу!
Форма ног и свода стопы ребенка
Неуверенно стоящий ребёнок в возрасте 6-18 месяцев, как правило, имеет О-образную (варусную) форму ног.С началом прямохождения в попытках удержать равновесие ребёнок начинает широко расставлять ноги. При этом колени, как правило, смещаются кнутри, к средней линии тела, и постепенно к 2,5-3 годам жизни может возникнуть Х-образная (валгусная) форма ног. По этому поводу один из патриархов русской ортопедии М. О. Фридланд писал, что ребёнок, начинающий ходить, «должен пройти сложную школу эквилибристики». При весьма малой опорной поверхности стоп и высоком расположении центра тяжести тела ребёнок должен, прежде всего, научиться сохранять равновесие при стоянии и передвижениях. Далее, с укреплением мышечно-связочного «корсета» тела форма ног обычно выравнивается: стопа, голень, колено и бедро центруются и выстраиваются по одной линии — вертикальной оси нижней конечности.
Своды стопы
С ростом ребёнка соответствующим образом меняется позиционная установка стоп, форма и индивидуальные изгибы сводов стоп. Установка стоп претерпевает естественные физиологические изменения и к 8-9 годам стопы должны занять нейтральную позицию, когда средняя линия пяточной кости лежит близко (+5°) к вертикальной оси голени и всей нижней конечности.
В 60-ых годах сотрудники Ленинградского института протезирования во главе с профессором С. Ф. Годуновым провели подробнейшее исследование «созревания» сводов стоп детей ясельного и детсадовского возраста. Всего были изучены 4881 ребёнок от 2 до 18 лет. Результаты показали, что у 97,6 % детей 2-летнего возраста имеются плоские стопы, причём у 72 % из них плоскостопие III степени. С возрастом количество плоских стоп резко снижалось, достигая минимальных цифр к 9 годам. В этом возрасте продольное плоскостопие I и II степени было установлено только у 4,3 %, III степени — у 0,8 % обследованных детей.
Судя по результатам этого и других многочисленных исследований, к 7-9 годам своды стопы, форма ног и осанка должны постепенно выравниваться и приобретать очертания, характерные для взрослого человека. На подростковый возраст и период интенсивных эндокринных перестроек приходится следующий период повышенной уязвимости. В этот период скелетно-мышечная система детей наиболее склонна к деформациям. Пол, возраст, генетические особенности и особенно средовые факторы могут существенно влиять на дальнейшее формирование осанки, формы ног и сводов стопы.
Так естественное, возрастное выравнивание формы ног происходит далеко не всегда. Например, девочки от природы более гибки, пластичны (гипермобильны), но если эта гибкость чрезмерна, а мышечно-связочный «корсет» тела отстаёт в развитии, Х-образная форма ног и избыточный прогиб (гиперлордоз) поясницы остаются надолго, может быть, на всю жизнь. Некоторые детские тренеры в погоне за гибкостью пытаются постоянно «растягивать» своих подопечных, плодя «суперменов» с разболтанными суставами. Повышенная гибкость хороша только при сбалансированном мышечно-связочном аппарате суставов. Также отрицательно на осанку, форму ног и «созревание» сводов стопы ребёнка влияет и избыточный вес или резкая его прибавка.
Кроме плоскостопия часто наблюдается варусная или вальгусная стопа, а так же врожденная косолапость что тоже может привести к нежелательным последствиям.

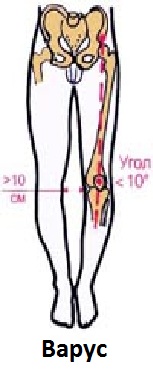

 Варусную установку стоп (О-образное) часто называют косолапостью, хотя это и не совсем правильно. Врожденная (или истинная) косолапость — одна из наиболее тяжелых деформаций опорно-двигателъного аппарата, которая проявляется у ребенка еще в первые дни жизни и требует серьезно-то и длительного лечения. Приведение переднего отдела стопы встречается гораздо чаще истинной косолапости и, в основном, сочетается с О-образным искривлением голеней. Однако встречаются и комбинированные деформации стоп, когда отклонение передних отделов кнутри сочетается с отклонением пяток кнаружи и с плоскостопием. Приведение передних отделов стоп (как и другие дефекты опорно-двигательной системы) чаще развивается у детей ослабленных, физически плохо развитых, перенесших в раннем возрасте рахит, часто и длительно болеющих. Поэтому профилактикой будет служить все, что направлено на общее укрепление организма. Массаж и гимнастика на первом году жизни, достаточная двигательная активность ребенка, правильно подобранная обувь — все это будет способствовать формированию здоровых стоп. Огромное значение имеет контроль родителей за правильной установкой стоп при стоянии и ходьбе у детей до 3-х лет, когда этот навык формируется. С возрастом косолапость обычно усиливается, поэтому, хотя и бывают случаи самоизлечения, следует обратить на нее серьезное внимание. Лечение плоско-варусных стоп комплексное, под контролем врача-ортопеда или врача ЛФК. Одновременно с лечебной гимнастикой назначают физиотерапевтические процедуры, специальный массаж, ортопедическиё укладки или обувь. Специальный (дифференцированный) массаж нижних конечностей лучше проводить на фоне общетонизирующего массажа всего тела (кроме рук). Если это по каким-то причинам невозможно, то можно ограничиться массажем поясницы, ягодичной области и ног.
Варусную установку стоп (О-образное) часто называют косолапостью, хотя это и не совсем правильно. Врожденная (или истинная) косолапость — одна из наиболее тяжелых деформаций опорно-двигателъного аппарата, которая проявляется у ребенка еще в первые дни жизни и требует серьезно-то и длительного лечения. Приведение переднего отдела стопы встречается гораздо чаще истинной косолапости и, в основном, сочетается с О-образным искривлением голеней. Однако встречаются и комбинированные деформации стоп, когда отклонение передних отделов кнутри сочетается с отклонением пяток кнаружи и с плоскостопием. Приведение передних отделов стоп (как и другие дефекты опорно-двигательной системы) чаще развивается у детей ослабленных, физически плохо развитых, перенесших в раннем возрасте рахит, часто и длительно болеющих. Поэтому профилактикой будет служить все, что направлено на общее укрепление организма. Массаж и гимнастика на первом году жизни, достаточная двигательная активность ребенка, правильно подобранная обувь — все это будет способствовать формированию здоровых стоп. Огромное значение имеет контроль родителей за правильной установкой стоп при стоянии и ходьбе у детей до 3-х лет, когда этот навык формируется. С возрастом косолапость обычно усиливается, поэтому, хотя и бывают случаи самоизлечения, следует обратить на нее серьезное внимание. Лечение плоско-варусных стоп комплексное, под контролем врача-ортопеда или врача ЛФК. Одновременно с лечебной гимнастикой назначают физиотерапевтические процедуры, специальный массаж, ортопедическиё укладки или обувь. Специальный (дифференцированный) массаж нижних конечностей лучше проводить на фоне общетонизирующего массажа всего тела (кроме рук). Если это по каким-то причинам невозможно, то можно ограничиться массажем поясницы, ягодичной области и ног.
Варусное искривление ног определяется у стоящего с плотно сжатыми стопами ребенка, если его колени отклонены кнаружи и между ними имеется промежуток, по величине которого можно судить о величине деформации. Основной причиной О-образных ног является рахит. Однако, этот дефект может быть и у практически здоровых детей, которым разрешили стоять и ходить слишком рано, т. е. тогда, когда тяжесть тела представляла еще чрезмерную нагрузку для слишком податливых костей ребенка. Особенно страдают дети полные и тяжелые. При варусной деформации происходит неравномерное развитие коленного сустава. Увеличение наружного мыщелка бедренной кости и уменьшение внутреннего приводит к сдавливанию внутреннего мениска, суставная щель становится шире с наружной стороны и уже — с внутренней. Растягиваются связки, укрепляющие коленный сустав, особенно с наружной стороны. Кости голени часто искривлены выпуклостью кнаружи. В тяжелых случаях происходит ротация (поворот) бедра кнаружи, а голени (ее нижней трети) — кнутри. Стопы приобретают плосковарусную установку: пятки отклонены вовнутрь, передние отделы стоп — тоже. Развивается косолапость. Ребенок не разгибает полностью колени, что заметно, если посмотреть на него сбоку. Лечить О-образное искривление ног надо обязательно, так как в запущенных случаях нарушается походка, ребенок часто падает, быстро устает. Страдает позвоночник: появляются различные нарушения осанки, возможен сколиоз. Лечение длительное и настойчивое под контролем врача-ортопеда, может в значительной степени уменьшить деформацию костей и суставов, нормализовать тонус мышц и в конечном счете привести к полному излечению. Детский организм очень пластичен, все в нем растет и изменяется, поэтому консервативный метод лечения особенно эффективен. В этот метод обязательно входят (в легких случаях является основой) массаж и лечебная гимнастика. Ортопедическая обувь подбирается с учетом рекомендаций врача: она должна быть новой, не разношенной, с жестким задником, хорошо фиксировать голеностопный сустав. Применяется скошенный кнутри каблук или ортопедические стельки, сделанные по индивидуальному заказу. Дома не следует носить мягкие шлепанцы и войлочные тапки, лучше ходить босиком, давая возможность развиваться мелким мышцам стопы. В тяжелых случаях применяют корригирующие укладки во время сна и ношение специальной обуви постоянно. Всем детям необходимо делать специальный массаж и заниматься с ними лечебной гимнастикой.
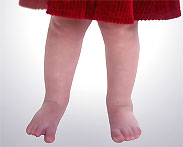 Вальгусная деформация ног.О вальгусном (Х-образном) искривлении ног можно говорить тогда, когда расстояние между внутренними лодыжками при плотно сжатых и выпрямленных коленях превышает 4-5 см. Вопреки распространенному мнению, это не врожденный порок, не наследственное качество, а приобретенный дефект. Искривление ног появляется чаще всего через несколько месяцев после того, как ребенок встал на ноги и начал ходить. Это объясняется чрезмерной нагрузкой на нижние конечности в период быстрого роста и слабым еще мышечно-связочным аппаратом. При вальгусной деформации основные изменения происходят в коленном суставе. Если посмотреть на такого ребенка сбоку, то заметно переразгибание ног в коленных суставах. Стопы постепенно деформируются и приобретают устойчивое плосковальгусное положение — пятки отклонены кнаружи. Развивается плоскостопие. В далеко зашедших случаях страдает походка — ребенок ходит неуверенно, неловко, быстро устает, жалуется на боли в ногах. Если одна нога искривлена другой — часто развивается искривление позвоночника, сколиоз. Лечение вальгусной деформации — дело трудное и длительное, требует от родителей постоянного внимания и настойчивости. Постарайтесь убедить малыша в необходимости лечебных мероприятий, придав им вид игры, создайте устойчивую привычку. Ребенок должен избегать длительного стояния, особенно с широко расставленными ногами. Стоять таким образом вредно, так как это усиливает отклонение колен вовнутрь и отведение стоп кнаружи. Зато при сомкнутых ногах тяжесть тела падает через середину коленного сустава на наружный край стопы, назначение которого — нести тяжесть тела. Необходимо периодически давать отдых ногам, воздерживаться от длительной ходьбы и продолжительных игр стоя.
Вальгусная деформация ног.О вальгусном (Х-образном) искривлении ног можно говорить тогда, когда расстояние между внутренними лодыжками при плотно сжатых и выпрямленных коленях превышает 4-5 см. Вопреки распространенному мнению, это не врожденный порок, не наследственное качество, а приобретенный дефект. Искривление ног появляется чаще всего через несколько месяцев после того, как ребенок встал на ноги и начал ходить. Это объясняется чрезмерной нагрузкой на нижние конечности в период быстрого роста и слабым еще мышечно-связочным аппаратом. При вальгусной деформации основные изменения происходят в коленном суставе. Если посмотреть на такого ребенка сбоку, то заметно переразгибание ног в коленных суставах. Стопы постепенно деформируются и приобретают устойчивое плосковальгусное положение — пятки отклонены кнаружи. Развивается плоскостопие. В далеко зашедших случаях страдает походка — ребенок ходит неуверенно, неловко, быстро устает, жалуется на боли в ногах. Если одна нога искривлена другой — часто развивается искривление позвоночника, сколиоз. Лечение вальгусной деформации — дело трудное и длительное, требует от родителей постоянного внимания и настойчивости. Постарайтесь убедить малыша в необходимости лечебных мероприятий, придав им вид игры, создайте устойчивую привычку. Ребенок должен избегать длительного стояния, особенно с широко расставленными ногами. Стоять таким образом вредно, так как это усиливает отклонение колен вовнутрь и отведение стоп кнаружи. Зато при сомкнутых ногах тяжесть тела падает через середину коленного сустава на наружный край стопы, назначение которого — нести тяжесть тела. Необходимо периодически давать отдых ногам, воздерживаться от длительной ходьбы и продолжительных игр стоя. Во время прогулок следует носить специально подобранную ортопедическую обувь со скошенными кнаружи каблуками или корригирующими стельками. Но вопрос о ношении такой обуви должен решать врач-ортопед. В любом случае обувь должна быть удобной, новой (нельзя донашивать чужую обувь) и обязательно с жестким задником. Дома, если нет необходимости носить ортопедическую обувь постоянно, лучше ходить босиком, чтобы тренировать мышцы стопы. Летом так же очень полезно ходить босиком по песку, гальке, траве, предоставляя стопам и пальцам свободу движений. В случае значительных деформаций ног применяется лечение ортопедическими шинами, корригирующими укладками, хирургическое лечение. Стабильность и нормальное функционирование коленного и голеностопных суставов зависит от состояния окружающих мышц. С помощью массажа и специально подобранных упражнений укрепляются ослабленные и растянутые мышцы, расслабляются излишне напряженные. Массаж проводится курсами по 12-20 процедур, ежедневно или через день, с перерывами между курсами 2-4 недели. Интенсивность массажа постепенно увеличивается к середине курса. Необходимо избегать резких, болезненных движений, у ребенка должно оставаться приятное ощущение после массажа.
Во время прогулок следует носить специально подобранную ортопедическую обувь со скошенными кнаружи каблуками или корригирующими стельками. Но вопрос о ношении такой обуви должен решать врач-ортопед. В любом случае обувь должна быть удобной, новой (нельзя донашивать чужую обувь) и обязательно с жестким задником. Дома, если нет необходимости носить ортопедическую обувь постоянно, лучше ходить босиком, чтобы тренировать мышцы стопы. Летом так же очень полезно ходить босиком по песку, гальке, траве, предоставляя стопам и пальцам свободу движений. В случае значительных деформаций ног применяется лечение ортопедическими шинами, корригирующими укладками, хирургическое лечение. Стабильность и нормальное функционирование коленного и голеностопных суставов зависит от состояния окружающих мышц. С помощью массажа и специально подобранных упражнений укрепляются ослабленные и растянутые мышцы, расслабляются излишне напряженные. Массаж проводится курсами по 12-20 процедур, ежедневно или через день, с перерывами между курсами 2-4 недели. Интенсивность массажа постепенно увеличивается к середине курса. Необходимо избегать резких, болезненных движений, у ребенка должно оставаться приятное ощущение после массажа.
Врожденная косолапость — это тяжелая деформация опорно-двигательного аппарата ребенка. Заболевание бывает преимущественно двухсторонним, чаще встречается у мальчиков. С анатомической точки зрения косолапость — это врожденная контрактура суставов стопы, в результате которой нарушается взаимоотношение костей, происходят грубые изменения в мышцах. Диагностика врожденной косолапости не представляет трудностей, основными признаками считаются: поворот подошвы внутри с подниманием внутреннего края стопы и опусканием наружного, приведение стопы в переднем отделе, подошвенное ее сгибание, значительное ограничение подвижности в голеностопном суставе. Когда ребенок начинает ходить, опираясь на поврежденную стопу, деформация ее усиливается, нарушается форма и функция всей ноги, страдают походка и осанка. Лечение надо начинать как можно раньше, с первых дней жизни ребенка. В раннем возрасте, когда мышцы и связки ребенка податливы и хорошо растяжимы, имеется возможность установки стопы в правильное положение. Лечебная гимнастика и массаж проводятся в сочетании с ортопедическим лечением. Специальный массаж и корригирующие упражнения выполняются на фоне общеукрепляющего массажа и гимнастики, соответствующих возрасту и развитию ребенка.
Доверяйте здоровье профессионалам!
Центр вертебрологии доктора Владимирова
Сайт наполняется информацией постоянно.
